La Enfermedad Hepática Silenciosa: Todo lo que Debes Saber sobre la Esteatosis Hepática
La esteatosis hepática fue conocida durante mucho tiempo como hígado graso. Sin embargo, revisiones recientes han optado por eliminar ese término, considerándolo estigmatizante para las personas con problemas de peso. Además, su relación con el abuso de alcohol generaba confusión, por lo que ahora se utiliza el término esteatosis hepática no relacionada con alcohol para diferenciar el alcohol como un factor añadido en el pronóstico de la enfermedad.
Desde marzo de 2023, el consenso mundial de enfermedades hepáticas la denomina esteatohepatitis no alcohólica metabólica (MAFLD, por sus siglas en inglés), agregando criterios metabólicos que cambian completamente el comportamiento de la enfermedad.
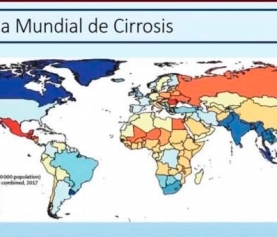
Estudios recientes demuestran que la esteatohepatitis es la causa más frecuente de enfermedad hepática avanzada (cirrosis) en el mundo, afectando al 30% de la población a nivel global. Los pacientes con obesidad la padecen con mayor frecuencia, siendo obligatorio buscarla de manera intencionada en cualquier paciente con problemas de sobrepeso y obesidad, desde edades tempranas, ya que México ocupa el segundo lugar en obesidad infantil.
Definición
Se considera esteatosis hepática cuando al menos el 5% del volumen total del hígado está infiltrado por grasa. Cuando en un ultrasonido hepático, realizado de manera rutinaria, el radiólogo reporta una esteatosis leve o de grado I, ya indica que al menos un 5% de la superficie del hígado está infiltrada por grasa.
¿Cómo diferenciar cuándo un paciente debe ser controlado por un especialista o cuándo el seguimiento puede ser realizado por un médico general?
Esto está directamente relacionado con la presencia de datos metabólicos, que se detallan a continuación:
Criterios metabólicos:
- Peso por encima del 25% del índice de masa corporal (IMC), además de al menos 2 de los siguientes puntos:
- Glucosa en sangre mayor de 110 mg en ayuno.
- Hemoglobina glucosilada mayor de 5.5 mg. Por lo tanto, el paciente con diabetes tipo II tiene 5 veces más probabilidad de desarrollar cirrosis hepática sin beber alcohol.
- Colesterol mayor de 200 mg.
- Triglicéridos mayores de 150 mg.
- Alteraciones en las enzimas hepáticas: ALT, AST y gamma-glutamil transpeptidasa (GGTA).
- Circunferencia de cintura: mayor de 80 cm en mujeres y mayor de 90 cm en hombres.
Estos factores deben alertar al médico para buscar activamente datos de avance en la lesión hepática (fibrosis). Existen pruebas de laboratorio muy útiles para predecir el grado de daño o los criterios de riesgo, y así actuar para evitar el avance de la enfermedad y prevenir la cirrosis.
Medidas específicas de tratamiento
El tratamiento se divide en dos grandes grupos:
- Tratamiento no farmacológico:
La pérdida de peso, el cambio en la dieta y el ejercicio son el pilar del tratamiento preventivo en estos pacientes. El apoyo de un nutriólogo es fundamental para modificar la dieta, evitando productos ultra procesados y aquellos con grandes cantidades de azúcares y grasas.
El ejercicio debe ser supervisado, con al menos 200 minutos por semana, lo que equivale a 40 minutos diarios de caminata, manteniendo un ritmo e intensidad adecuados para lograr la «quema de grasa» y un cambio metabólico.
Estudios demuestran que una reducción sostenida del 10% del peso provoca cambios reversibles a nivel hepático, incluso en casos con fibrosis. - Tratamiento farmacológico:
Está enfocado en el control metabólico, la resistencia a la insulina y el uso de medicamentos que evitan la progresión a la cirrosis, como la vitamina D y los derivados del omega 3.
Como puedes ver, la esteatosis hepática es un problema complejo, pero 100% reversible. Lo importante es la detección temprana y el manejo adecuado de las variables mencionadas.